骨质疏松的形成与现状
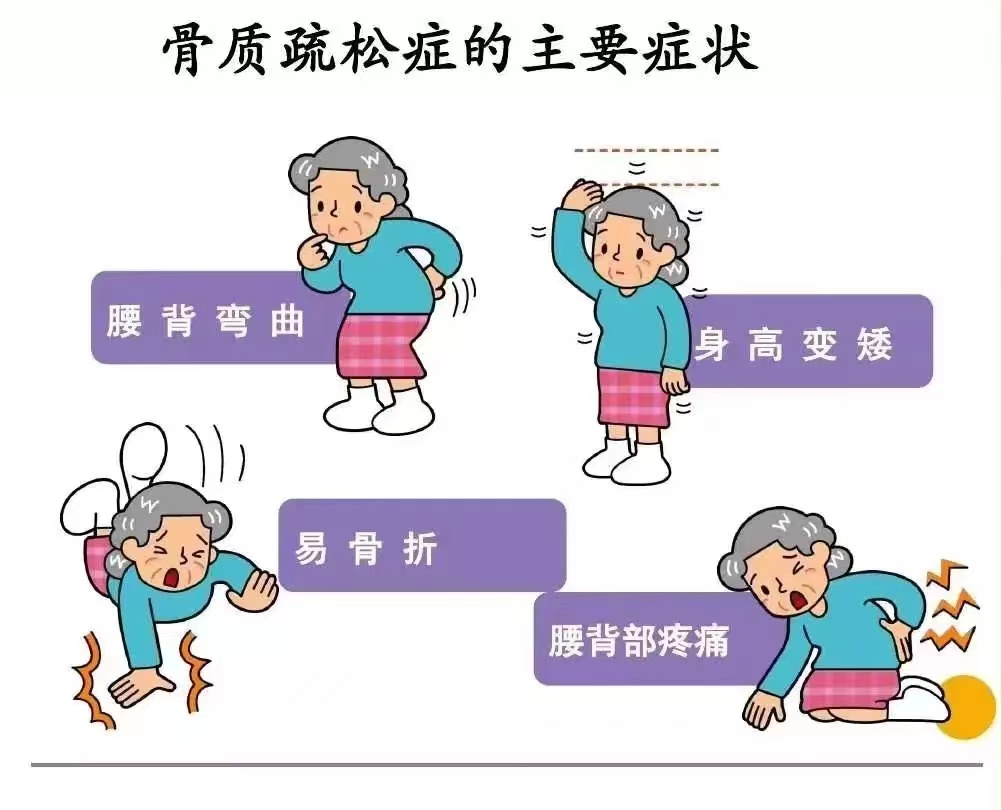
骨质疏松症是多种原因导致的骨密度和骨质量下降,还可能由于内分泌疾病、风湿病等影响骨代谢疾病及影响骨代谢药物如糖皮质激素等引起。 它是一种常见老年衰老的病症,一般在 50 岁以上的人群发病率比较高,也是危害老年人的一大健康问题,然而,骨质疏松已不是老年人的专利,近年来有年轻化的趋势,现在很多年轻人也会出现骨质疏松的症状。 据统计,全世界每3秒,就发生一次骨质疏松性骨折。其中,1/3女性和1/5男性会在50岁以后,遭遇一次骨质疏松骨折。 需要注意的是,骨质疏松症已不再是老年人的“专利”。因此,骨质疏松的早期筛查就显得尤为重要。 那在临床上常用测定骨质疏松的方法有哪些?哪些人需要骨密度检查?检查的结果该怎么看?接下来就简单给大家介绍一下。 一 诊断骨质疏松的“金标准” 骨密度,是骨质量的一个重要标志,反映骨质疏松程度,预测骨折危险性的重要依据。骨密度检查(BMD)能准确测量骨量流失的程度,是骨质疏松症诊断的金标准,也是预测骨折危险性的重要依据,骨密度测定的方法有: 1.超声波骨密度测定 2.定量CT立体骨密度测定(QCT) 3.双能量X射线吸收法骨密度测定(DXA) 其中,双能量X射线吸收法骨密度测量是WHO公认的诊断骨质疏松症的金标准。 二 哪些人需要做骨密度检查? 以下人群可考虑做骨密度测定: 1.女性65岁以上和男性70岁以上,无其他骨质疏松危险因素者。 2.女性65岁以下和男性70岁以下,有1个以上危险因素者(绝经后、吸烟、过度饮酒或咖啡、体力活动缺乏、饮食中钙和维生素D缺乏)。 3.有脆性骨折史或脆性骨折家族病史者。 4.各种原因引起的性激素水平低下者。 5.X线显示骨质疏松改变者。 6.接受骨质疏松治疗需要进行疗效监测者。 7.有影响骨矿代谢的疾病(肾功能不全、糖尿病、慢性肝病、甲状旁腺亢进等)或服用可能影响骨矿代谢的药物(如糖皮质激素、抗癫痫药物、肝素等)者。 三 骨密度检查的5大禁忌症 任何检查都有适应症和禁忌症,骨密度检查也不例外。骨密度检查禁忌症如下: 1.妊娠期间的妇女。 2.检查前一周内服用了影响图像显示的药物(如钙剂、钡剂等)。 3.近期内进行了放射性核素检查(如肺扫描、骨扫描、肾扫描、肝扫描等)。 4.测量腰椎时,不能平卧或侧卧于检查床上者。 5.脊柱上有金属内植物,但特殊软件除外。 四 骨密度检查有哪些检查指标? 骨密度指标通常用T-score(T值)和Z-score(Z值)来表示: T-score:指的是目前的骨密度和30岁的骨密度(人类骨密度在30岁时达到峰值)相比的差距。它的单位是标准差,(+)说明比同种族同性别的健康青年人骨密度高,(-)说明比同种族同性别的健康青年人骨密度低。 Z-score:指的是目前骨密度和同体重同年龄人群预期骨密度的差距。它的单位是标准差,(+)说明骨密度比同种族同性别的同龄人高,(-)说明骨密度比同种族同性别的同龄人低。 五 骨密度检查对人体有害吗? DXA骨密度检查是无创性检查,不会引起痛苦和不适。通常来说,DXA骨密度检查的频率是半年一次到一年一次。而接受一次骨密度检查的辐射量很低,相当于通过一次飞机或火车、高铁的安检。 六 骨密度检查有辐射吗?辐射大不大? 一般来说,一次骨密度检查产生的辐射剂量约1~5μSV,约为做一次胸片的1/30。而航空飞行的辐射一般是每小时5μSV,所以一次骨密度检查产生的辐射量相当于乘坐飞机飞行1小时。事实上,我们身处的大自然环境中,每天所接受的辐射就有5~8μSV。 七 如何防止骨质疏松 1.骨质疏松症是可防可治的慢性病。 2.人的各个年龄阶段都应注重骨质疏松的预防,婴幼儿和年轻人的生活方式都与成年后骨质疏松的发生有密切联系。 3. 富含钙、低盐和适量蛋白质的均衡饮食对预防骨质疏松有益。 4. 无论男性或女性,吸烟都会增加骨折的风险。 5. 不过量饮酒。 6.步行或跑步等能够起到提高骨强度的作用。 7. 平均每天至少 20 分钟日照。充足的光照会对维生素 D 的生成及钙质吸收起到非常关键的作用。 8. 负重运动可以让身体获得及保持最大的骨强度。 9. 预防跌倒。老年人 90% 以上的骨折由跌倒引起。 10. 高危人群应当尽早到正规医院进行骨质疏松检测,早诊断。 11. 相对不治疗而言,骨质疏松症任何阶段开始治疗都不晚,但早诊断和早治疗会大大受益。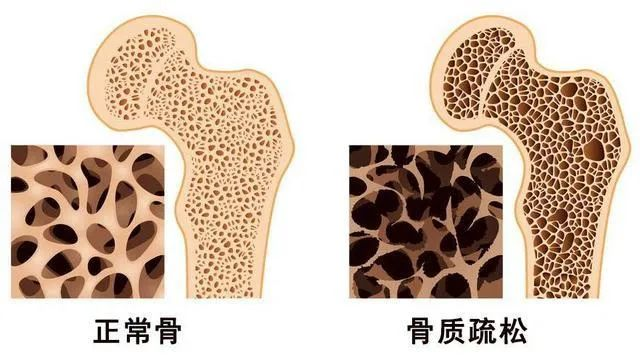


台山市人民医院骨密度检测仪介绍 我院医学影像科引进一台MEDIX-90型双能骨密度仪,为全球先进的骨质疏松诊断设备,现已正式投入临床使用,该设备集快速精确数字成像技术和精美的人体工程学设计为一体,配合功效强大的Eazix软件包,实现了骨密度/骨矿盐含量测定、骨骼空间定位和几何学结构测定/形态分析,更包含全身骨密度及人体成分(脂肪、肌肉)分析。 主要用途:诊断骨质疏松、预测骨折风险、椎体骨折风险评估、儿科检查、药物疗效的评估、病人跟踪、骨质疏松流行病学调查 主要优势:快速扫描、低辐射(局部<1mRem相当于一张胸片的1/30)、自动化区域选择分析、屏幕精细再定位、联合部位检测。 扫描部位:髋关节、腰椎、前臂,比照传统骨密度扫描仪的检查部位,又增加了前臂的扫描,使得骨密度测定更为全面精准。 医学影像科咨询电话:5552048
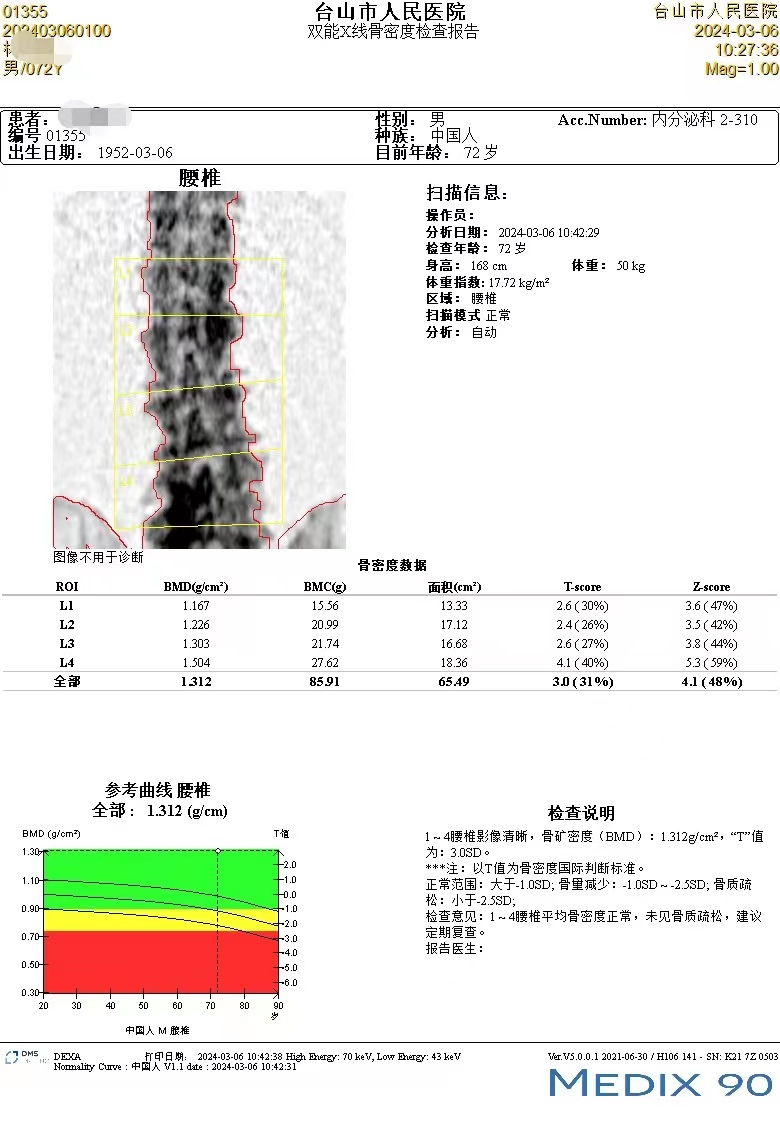
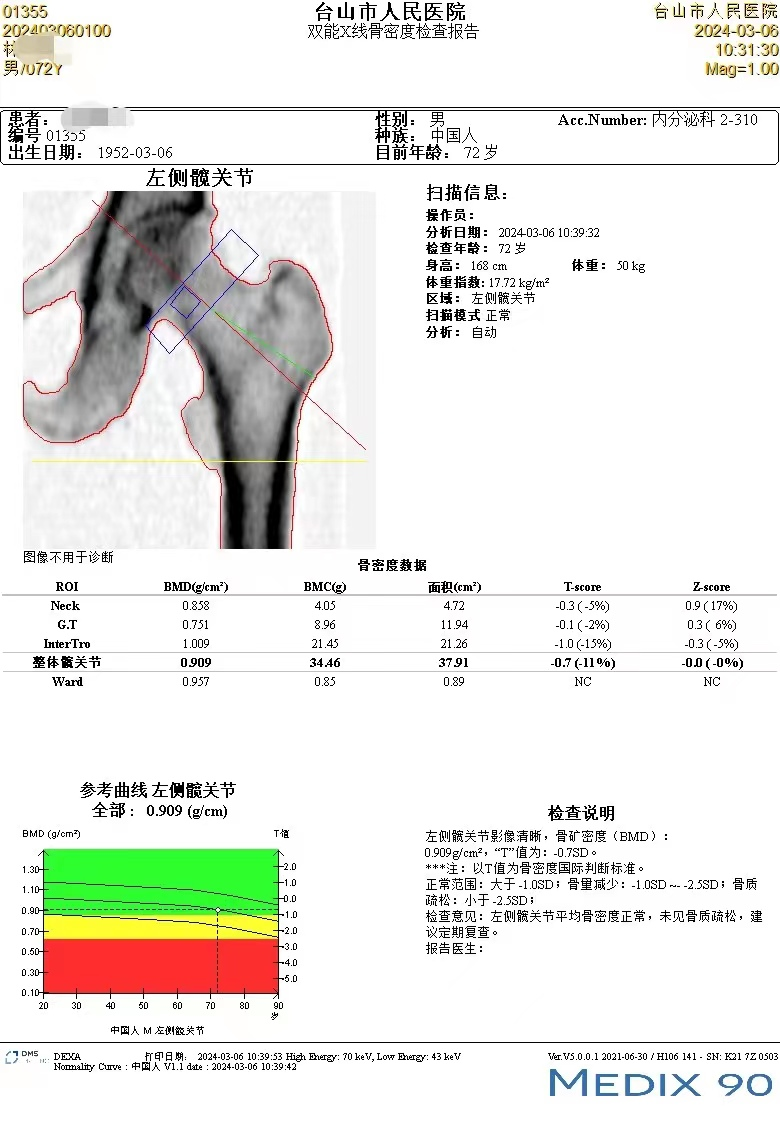
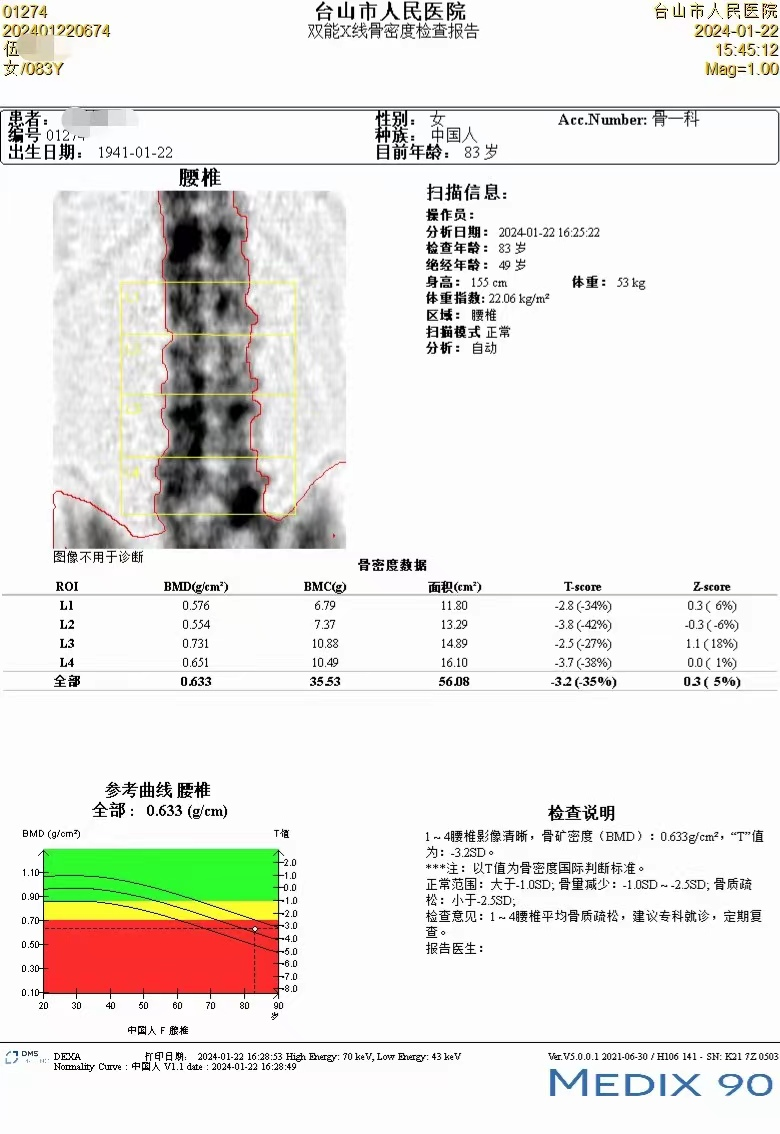
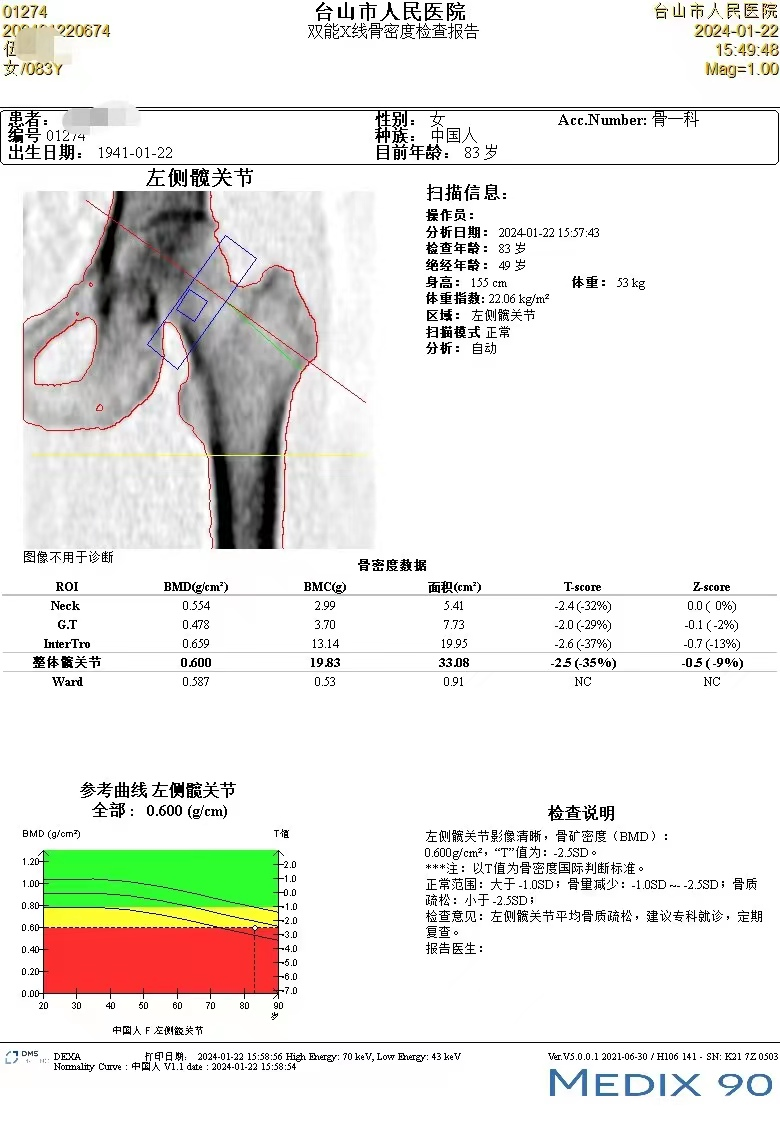
医学影像科医师介绍



